
Le recours à l’ICSI ne cesse d’augmenter en raison notamment de l’accroissement des indications masculines. En dehors de ces indications et surtout dans les cas d’infertilité féminine, la FIV est à privilégier.
INTRODUCTION
Actuellement, deux techniques sont utilisées en Assistance Médicale à la Procréation : la fécondation in vitro (FIV) depuis 1978 et la micro-injection de spermatozoïdes (ICSI) depuis 1992.
La FIV dite « classique » consiste a mettre en contact des ovocytes et des spermatozoïdes dans des microgouttes de culture à l’intérieur de boites de pétri stériles. Les gouttes sont recouvertes d’huile pour éviter une évaporation. On laisse ainsi incuber les ovocytes en contact d’une quantité calibrée de spermatozoïdes mobiles dans des incubateurs a 37 °.
Cette technique est habituellement proposée quand l’infertilité est féminine (comme par exemple une obstruction des trompes).
L’ICSI ou Intra-Cytoplasmic Sperm Injection a été inventée en Belgique et a révolutionné le domaine de l’infertilité masculine. Elle court-circuite les étapes initiales de l’interaction gamétique. Cette technique est principalement proposée quand le spermogramme est altère de façon reproductible. Il s’agit de l’injection d’un spermatozoïde dans chaque ovocyte ponctionne au cours de la tentative, à l’aide d’un microscope inverse et des micromanipulateurs.
La sélection du spermatozoïde est basée sur sa mobilité et son aspect cytologique. La sélection des spermatozoïdes s’est affinée ces dernières années. En effet, En 2002, l’équipe israélienne du Pr Bartoov a mis au point un système optique permettant d’observer la morphologie fine des spermatozoïdes, a très fort grossissement 6600 fois versus 400 en microscopie traditionnelle. C’est l’IMSI : Intracytoplasmic Morphologically Selected sperm Injection. Apres de nombreuses publications très encourageantes, la Cochrane, en 2013, a repris 9 essais contrôles randomises (2 014 couples), comparant une procédure ICSI conventionnelle à la technique IMSI. Elle conclue que l’IMSI n’apporte pas de façon générale d’amélioration des taux de grossesses, ce qui a entraîne une diminution drastique de cette technique. Néanmoins, certaines études récentes concluent que l’IMSI conserve un intérêt relatif pour les échecs répètes d’implantation embryonnaire1 et les fausses couches à répétition2.
DES CHIFFRES
L’ICSI a connu dans le monde un essor formidable depuis 1992, date de la première naissance en ICSI. Son nombre ne cesse d’augmenter. En 2014 on compte plus de 41 000 tentatives d’ICSI en France (données de l’Agence de biomedecine ABM 2015).
En 20143, les ICSI représentent en France plus de 66 % des cycles en AMP. Cette augmentation se retrouve dans toutes les pays tant en Europe (65%) qu’aux Etats-Unis (76%). Cette augmentation se fait au détriment de la FIV classique. L’indication masculine représente 60% des ICSI. Les 40 % restantes sont partagées entre les causes féminines et inexpliquées.
Pourquoi cette progression ?
3 raisons principales peuvent être évoquées :
1. Extension des indications de l’ICSI notamment dans des indications non masculines
2. Passage plus rapide à l’ICSI pour des Oligo-Astheno-Teratospermie (OAT) modérées.
3. Contexte viral, Maturation in vitro (MIV), Diagnostic préimplantatoire (DPI) qui représente mois de 1.6 % des ICSI.
Si l’ICSI à ses débuts, révolutionné le pronostic des stérilités masculines, elle est de plus en plus utilisée pour des indications purement féminines ou inexpliquées notamment la mauvaise qualité ovocytaire, l’âge maternel avance, les mauvaises répondeuses, les ovaires polykystiques, les hypofécondances en FIV. Le but théorique de toutes ces indications est d’éviter les échecs de fécondation.
En pratique, avons-nous des meilleurs résultats en ICSI qu’en FIV ?
Selon les données Fivnat et de l’ABM, une supériorité existe de l’ICSI sur la FIV de façon non significative en terme de grossesse par ponction et de grossesse par transfert. Ces résultats sont reproductibles d’une année sur l’autre.
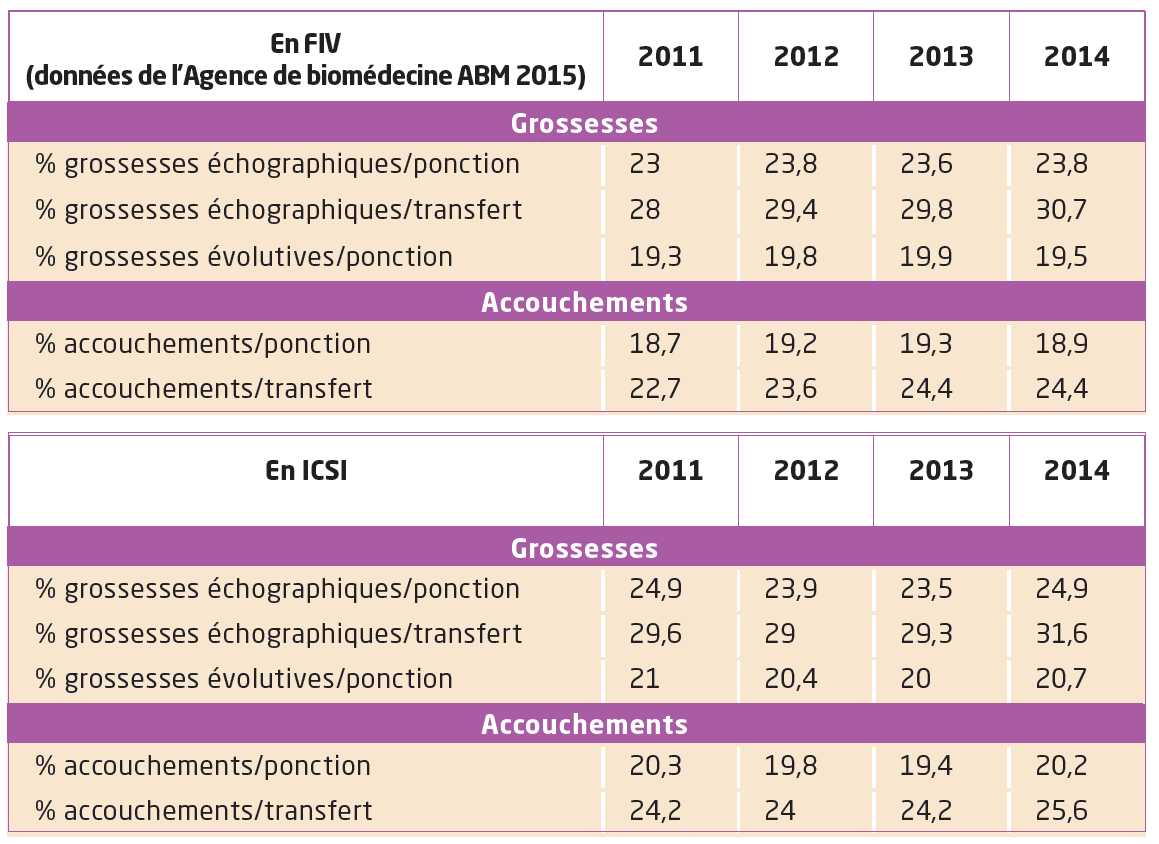
Faut-il proposer « l’ICSI pour tous » comme cela est proposé dans certains articles ou au contraire discuter au cas par cas ?
L’équipe allemande d’Abu-Hassan et al4 prone l’ICSI pour tous, comme technique de référence. A l’inverse, l’équipe américaine de Gosden4 propose une attitude plus mesurée et adaptée a chaque cas.
Aussi, l’American Society for Reproductive Médicine (ASRM) et la Society for Assisted Reproductive Technology (SART) 5 ont déclare et publie que l’utilisation systématique de l’ICSI pour tous n’était pas justifiée.
LES INDICATIONS MASCULINES
Les OAT extrêmes représentent l’indication princeps de la technique d’ICSI.
Qu’en est-il des OAT modérés ou sperme borderline ?
3 stratégies peuvent être proposées : FIV en première intention, ICSI d’emblée et 1/2 FIV 1/2 ICSI.
Van der Westlake et al.6 ont effectue des tentatives 1/2FIV-1/2ICSI pour 101 couples. Pour 75 couples, on obtient une fécondation en FIV et en ICSI sans différence significative en termes de grossesses cliniques et évolutives. En revanche dans 26 cas, la fécondation n’a lieu qu’en ICSI, soit un gain de 14 grossesses.
La revue de la littérature est aussi unanime : les échecs de fécondation après FIV sont plus fréquents qu’en ICSI (5-20% vs 1-5%).
POUR LES STÉRILITÉS FEMININES
Les résultats sont contradictoires. Mais, pour beaucoup d’auteurs comme Staessen et al.7 dans les sterilites tubaires, l’ICSI n’est pas la technique de choix même si cette technique diminue le risque d’échecs de fécondation.
INFERTILITÉ INEXPLIQUÉE
Les données de la littérature ne sont pas nombreuses et sont limitées par le nombre restreint de patientes incluses. Dans l’étude d’Hershlag8 60 patientes ont été incluses et les cohortes ovocytaires ont été divisées en 2, l’une en FIV, l’autre en ICSI. Les résultats montrent un taux de fécondation plus élevé en ICSI qu’en FIV (65,3 % vs 48,1%).
Une méta-analyse9 reprenant 11 études avec 901 patientes (âgées de 30 a 35 ans) montre également un avantage pour l’ICSI et des échecs complets de fécondation moins fréquents mais ne conclue pas pour le taux de grossesses et d’accouchement.
Par ailleurs, il existe des rares indications féminines de l’ICSI telles que les anomalies de la zone pellucide et les anomalies de la réaction acrosomique.
AGE MATERNEL AVANCÉ
Pour les patientes de plus de 40 ans, sans cause masculine associée, faut-il réaliser une ICSI ? Non, on ne retrouve pas d’avantage a réaliser une ICSI. Dans une étude rétrospective incluant 745 femmes entre 40 et 43 ans et dont le conjoint présente un sperme normal (normes OMS, 5e édition), l’équipe canadienne de Tanus10 a compare les résultats de taux de grossesses des 2 groupes FIV (255) et ICSI (490) et n’a pas trouve de différence significative. Le taux d’accouchements était similaire (11,9% vs 6,6%). Kim et al.11 ont également montre que le taux de fécondation était identique pour les femmes de plus de 35 ans. Dans le sous groupe de patientes pour lesquelles moins de 3 ovocytes (< ou égal a 3) ont été ponctionnes, l’ICSI ne présente pas non plus d’avantage. Borini et al.12 ne retrouvent également pas de différences entre la FIV et l’ICSI pour moins de 5 ovocytes et concluent que l’ICSI n’est pas la technique de choix. L’ICSI a donc toute sa place si le sperme est altère. Sinon il n’y a aucun intérêt a réaliser une ICSI en présence d’un faible nombre d’ovocytes et ceci quel que soit l’âge. Le taux de grossesses est dans tous les cas très faible. Dans le rapport d’évaluation 2006 de la Haute autorité de santé (HAS), les experts interrogés évoquent le fait que quelles que soient les étiologies de l’infertilité, l’âge de la femme a un impact négatif sur l’efficacité de l’ICSI (8 études).
HYPOFÉCONDANCE
En cas d’hypofécondance ou échec complet de fécondation les études montrent un intérêt significatif à réaliser une ICSI pour la tentative suivante. La qualité et la maturation des ovocytes sont mieux appréciées des J0 apres la decoronisation. Van der Westerlaken et al.13 ont effectue des tentatives ½FIV- ½ICSI après échec de fécondation d’une première tentative ou hypofécondation (<25 %). Le taux de fécondation était supérieur en ICSI : 48% vs 11% en FIV.
DOIT-ON FAIRE DES TENTATIVES ½ FIV-½ ICSI APRÈS ECHEC D’INSÉMINATION INTRA-UTÉRINE (IIU)
Il nous est apparu intéressant de proposer aux couples de notre centre une tentative d’AMP ½FIV- ½ICSI après échec de 4 IIU en partageant la cohorte ovocytaire, une moitie incubée en FIV, l’autre moitie micro-injectée en ICSI, de manière a évaluer la fécondance14.
99 couples ont été inclus dans cette étude. 1173 ovocytes ont été ponctionnés dont 562 incubes en FIV et 499 micro-injectes en ICSI.
Nous avons étudie, de façon rétrospective, les taux de fécondation, la qualité embryonnaire et les taux de grossesses dans ces 2 techniques en fonction de l’étiologie de l’infertilité (masculine légère, féminine, inexpliquée).
Le taux de fécondation par ovocyte attribue est identique en FIV et en ICSI pour les indications féminines et inexpliquées. En revanche, il est diffèrent pour les indications masculines.
De la même manière, les échecs totaux de fécondation en FIV sont très fréquents dans les indications masculines, alors que c’est rare en ICSI. Dans les 2 autres indications, le taux d’échec complet de fécondation est identique et faible dans les 2 techniques.
Cette stratégie présente un intérêt surtout dans les infertilités masculines ou elle permet d’éviter 35,1% (13/37) des échecs de fécondation en FIV. Dans les infertilités féminines et idiopathiques, la FIV donne des résultats comparables à l’ICSI voire meilleurs.
Apres échec d’IIU, il apparaît clairement que les tentatives de FIV-ICSI donnent de bons résultats en termes de taux de grossesses, dans les différentes étiologies d’infertilité.
Seule l’indication masculine légère justifie d’une tentative ½FIV- ½ICSI ou ICSI d’emblée si le nombre d’ovocytes ponctionnes est faible (< 6). Pour les infertilités féminines et idiopathiques, la FIV reste la technique de choix, la technique d’ICSI ne répondant pas aux problèmes de qualité ovocytaire.
RISQUE DE LA FIV HYPOFÉCONDANCE
Les enfants concus en FIV et en ICSI vont globalement bien15. Cependant peu d’études concernent les adultes issus de l’ICSI. L’équipe belge de l’UZ BRUSSEL16 a récemment publie une étude sur les paramètres spermatiques d’une cohorte de jeunes adultes conçus par ICSI entre 1992 et 1996, réalisée principalement dans des cas d’OAT.
Elle retrouve une valeur médiane de la concentration en spermatozoïdes significativement plus basse que celle retrouvée pour le groupe témoin. Par contre il n’y a pas de différence entre les 2 groupes en ce qui concerne la mobilité progressive des spermatozoïdes et leur morphologie. La question de la transmission de l’insuffisance spermatique reste posée et l’impact des facteurs génétiques, épigénétiques et environnementaux est en cours d’étude.
CONCLUSION
La vigilance est donc de rigueur dans le choix de la technique en AMP : La FIV est à privilégier et l’ICSI doit être proposée avec prudence et discernement. L’ICSI est la technique de référence pour les indications masculines. Elle permet également une augmentation de taux de fécondation en particulier quand il n y a pas ou peu eu de fécondation sur la tentative précédente réalisée en FIV. En revanche, elle ne permet pas d’améliorer les résultats en cas d’infertilité inexpliquée, âge maternel avance et mauvaise répondeuse. Elle est pourtant souvent utilisée en pratique dans ces indications car elle rassure l’équipe médicale et probablement les patients.
L’auteur déclare ne pas avoir de liens d’intérêts pour cet article
RÉFÉRENCES
1. Oliveira, Reprod Biol Endocrinol., 2011 ; Boitrelle et al, Reprod Biomed Online, 2014)
2. Luna et al, Clin Med Insights Reprod Health, 2015
3. Données ABM 2015
4. Human Reproduction, 2003
5. Fertility Sterility 2012
6. Fertility Sterility, 2006
7. Human Reprod, 1999
8. Fertility sterility, 2002
9. Johnson LN, Fertility sterility, 2013
10. Human reproduction, 2017
11. Eur J O Gyneco Reprod Biol., 2014
12 – RBM online, 2009
13. Fertility sterility, 2005
14. O. Kulski et al, présentation à la FFER 2006
15. Hyrapetian et al, J Reprod Immuno, 2014 ; Fauser et al, Reprod Biomed Online, 2014
16. Belva et al, Hum Reprod., 2016






40 commentaires